口腔顎顔面における神経修復術の適応
カテゴリー
記事提供
© Dentwave.com

東京歯科大学口腔病態外科学講座 西山 明宏 氏
口腔顎顔面の中の中で今回は医原性による三叉神経障害に焦点を当てるかたちで演者の所属医療機関での診療実績、下歯槽神経・舌神経障害の診断、神経修復術に関する手術症例を基に現状の傾向および各手法選択の基準などを具体的にわかりやすく西山氏は解説した。
損傷から所属医療機受診にいたる時間経過および適切と判断する手術適応時期について
東京歯科大学では、急性期神経機能修復外来を設置し、口腔外科だけではなくペインクリニック科あるいは口腔インプラント科と連携し診療を行っている。
2011~2016年度における受診患者さん274例を調べたところ、最も多いのが下歯槽神経・舌神経障害であり、手術症例に関しては、舌神経15例、下歯槽神経5例であった。開設時よりも経年的に下歯槽神経・舌神経、共に増加傾向がみられる。
損傷から当科受診までの期間は、1~2ヵ月または12ヵ月以上の患者さんが多くみられる。経年的にみた場合では、1年~2年程度を経た受診が多かったが、最長では7年という期間を経て受診された患者さんも存在していた。
損傷から手術までの期間に関して、われわれの施設では手術適応時期を6ヵ月と設定している背景を踏まえて概ね4~8ヵ月の手術適応の対応を行っている。これは6ヵ月以降で各神経領域にあたる受容器の萎縮が生じることから神経修復をしても予後が不良になると考えられるため、このような時期設定をしている。
2011~2016年度における受診患者さん274例を調べたところ、最も多いのが下歯槽神経・舌神経障害であり、手術症例に関しては、舌神経15例、下歯槽神経5例であった。開設時よりも経年的に下歯槽神経・舌神経、共に増加傾向がみられる。
損傷から当科受診までの期間は、1~2ヵ月または12ヵ月以上の患者さんが多くみられる。経年的にみた場合では、1年~2年程度を経た受診が多かったが、最長では7年という期間を経て受診された患者さんも存在していた。
損傷から手術までの期間に関して、われわれの施設では手術適応時期を6ヵ月と設定している背景を踏まえて概ね4~8ヵ月の手術適応の対応を行っている。これは6ヵ月以降で各神経領域にあたる受容器の萎縮が生じることから神経修復をしても予後が不良になると考えられるため、このような時期設定をしている。
今、現在の神経修復術を決定する具体的な検査・施術手順について
われわれの施設は、主観的検査・客観的検査を組み合わせたかたちで診断している。主観的検査については、精密知覚機能検査が保険適応になっている背景もあり、この検査を包括したSW知覚テスト(痛覚検査)も実施している。客観的検査は、活動電位を測るSNAP(Sensory Neve Action Potential)を採用し、保存療法においては副腎皮質ステロイドホルモン、ビタミンB12、星状神経節ブロック、遠赤外線レーザーなどを実施している。
また、軸索断裂からは相対的手術適応となり、瘢痕形成している場合、神経啓発瘢痕除去手術を行い、神経腫の形成が行われている場合は神経腫の除去を実施している。
主格的知覚検査に関しては、当科では日本口腔顔面機能学会からのプロトコールを利用して下歯槽神経領域、頤神経領域では下唇・頤・口角、または舌神経領域の場合は舌尖・舌背・舌側縁部の計測を行っている。客観的検査で形態検査に関しては、下顎管、下顎智歯部の舌側皮質骨の破壊像を確認するためにパノラマX線・CTを撮影している。当科ではCTの3D構築した画像を用いて、患者さんへの説明用ツールとしても使用している。一方で損傷した神経自体を判断するためには、近年ではMRIの描出が有効とされており、現在研究段階ではあるが快走下歯槽神経・舌神経の描出を行っている。
主格的知覚検査に関しては、当科では日本口腔顔面機能学会からのプロトコールを利用して下歯槽神経領域、頤神経領域では下唇・頤・口角、または舌神経領域の場合は舌尖・舌背・舌側縁部の計測を行っている。客観的検査で形態検査に関しては、下顎管、下顎智歯部の舌側皮質骨の破壊像を確認するためにパノラマX線・CTを撮影している。当科ではCTの3D構築した画像を用いて、患者さんへの説明用ツールとしても使用している。一方で損傷した神経自体を判断するためには、近年ではMRIの描出が有効とされており、現在研究段階ではあるが快走下歯槽神経・舌神経の描出を行っている。
活動電位については、下歯槽神経障害あるいは舌神経障害においては、刺激電極を頤あるいは舌背部から舌下部に設置して、記録電極(針電極)を下顎孔部に設置し、活動電位を計測している。
この検査で計測するのは、刺激電極からでた微弱電流を記録電極が記録するまでの時間(潜時)と波形の振幅を計測することで、知覚神経の評価を客観的に行っている。
この検査で計測するのは、刺激電極からでた微弱電流を記録電極が記録するまでの時間(潜時)と波形の振幅を計測することで、知覚神経の評価を客観的に行っている。
医原性の神経損傷リスクの軽減には開業歯科医(一次医療機関)に対する啓発活動が今後の課題
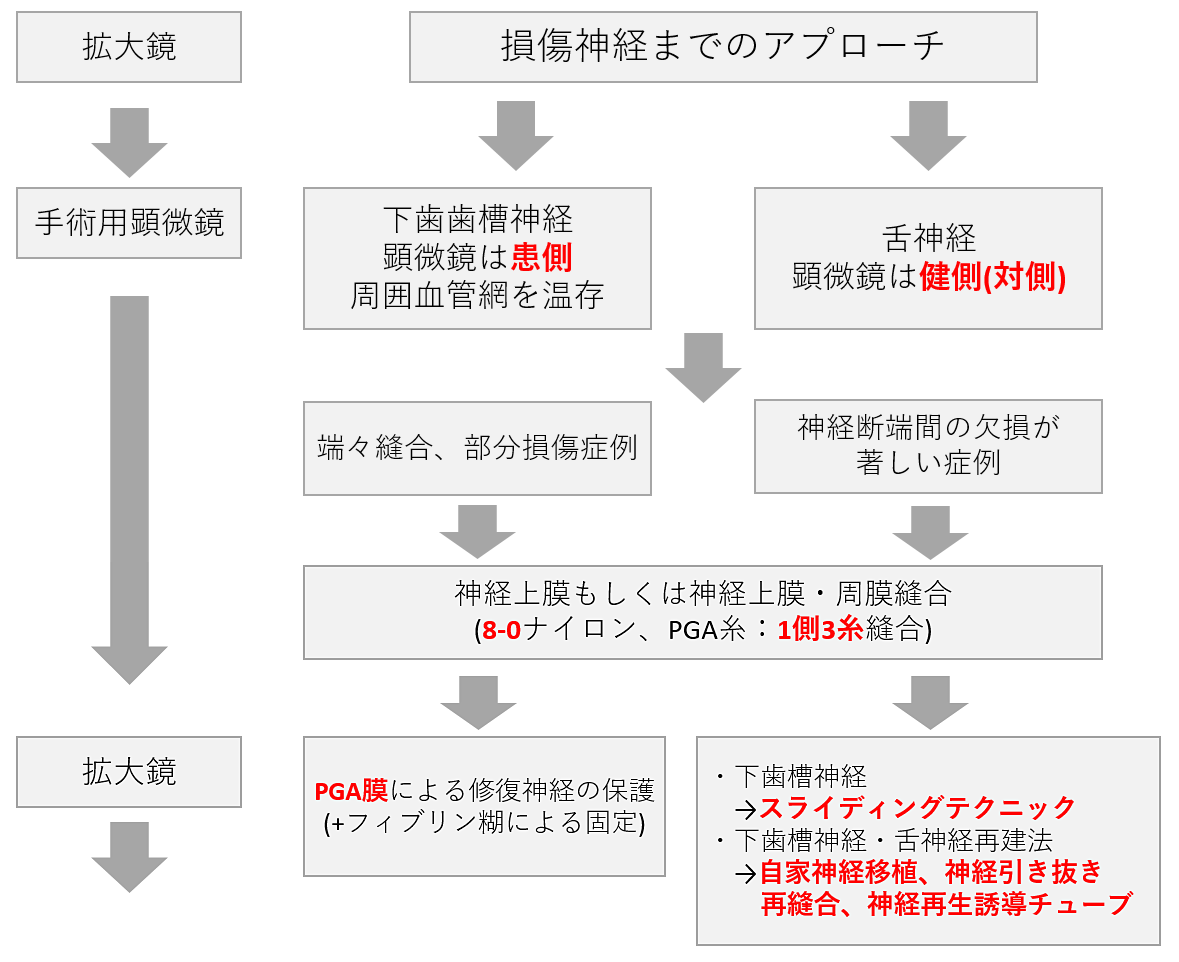
Microsurgery設定に関しては、基本的にNo.7、No.5(11mm)は下歯槽神経修復術では使用に適しているが、舌神経では神経そのものが奥行きのある箇所に位置するため18mmのマイクロ鑷子などを使っている。
損傷神経までのアプローチとして下歯槽神経に関しては、該当する部分のフラップ形成および皮質骨除去を実施している。皮質骨の骨壁を除去後、海綿骨がみられるので、こちらはラウンドバーもしくは鋭匙などで除去し下歯槽神経を明示させる。
損傷神経までのアプローチとして下歯槽神経に関しては、該当する部分のフラップ形成および皮質骨除去を実施している。皮質骨の骨壁を除去後、海綿骨がみられるので、こちらはラウンドバーもしくは鋭匙などで除去し下歯槽神経を明示させる。
一方で舌神経では切開線として下顎第2大臼歯遠心切開に加え、舌側・頬側ともに遠心部に縦切開を加えてフラップ形成を行っている。ほとんどの症例が抜歯による損傷が非常に多く、瘢痕を認める。瘢痕をたどって追跡すると、舌神経の損傷部位に到達することが多いため、瘢痕組織を愛護的に剥離してアプローチしている。
神経修復術は、損傷した神経線維同士をファニクルス構造を想定して結ぶのが理想的ではあるが、結果としては視覚的、手技的な限界もあるため非常に困難である。当科では、基本的に神経上膜もしくは神経上膜周膜縫合を行っている。舌神経は鼓索神経である中間神経からが合流しており、下歯槽神経は純知覚神経で止まっているため、上膜周膜縫合でも改善はないと考えている。縫合時にバックグラウンドを使って縫合を行っていくと、糸の視認性がわかって良いのではないかと考えられる(下図)。
神経移植については、約130年前の同種神経移植以降、1932年に自家神経移植が報告されており、近年、神経再生誘導チューブで保険適応になっているのは、ナーブリッジTM、リナーブ○Rの2種類である。当院での使用例では、神経の断端の直径分を神経再生誘導チューブに3㎜の直径の場合で3㎜分、断端に引き込んで単一縫合、あるいは水平マットレス縫合を行っている。
今後の課題として当科の場合、診断するにあたって初診から1~2ヵ月を要するため、損傷レベルの早期診断が重要となる。下歯槽神経、舌神経損傷は、根本的には術者のエラーであるケースが多い。このような医原性の神経損傷は多く、2次、3次医療機関に加えて開業歯科医からの紹介症例となるケースが多いため、学会、セミナーなどを通して啓発活動を通してこれらの神経損傷を認知していただくことが必要と考えていると西山氏は締め括った。
記事提供
© Dentwave.com



 LINE公式アカウントはじめました!
LINE公式アカウントはじめました!
 歯科衛生士の方向け Dentwave無料転職お悩み相談室
歯科衛生士の方向け Dentwave無料転職お悩み相談室
 歯科商材決済が100円で1ポイント!ダイナースクラブ ビジネスカード
歯科商材決済が100円で1ポイント!ダイナースクラブ ビジネスカード
 歯内療法の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
歯内療法の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
 歯周治療の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
歯周治療の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。



