第111回:慢性歯周炎治療におけるスケーリング・ルートプレーニングと補助療法の効果
カテゴリー
記事提供
© Dentwave.com
慢性歯周炎治療の基本はスケーリング・ルートプレーニング(SRP)となっているが、それで治癒しない場合にはさらに補助療法も併用することが提案されている。しかし、その効果についてはまだ十分には検証されていないところがあるらしいが、それに関して最新のシステマティックレビューおよびメタ分析およびその続報としてそれをもとに作成された診療ガイドラインがJADA146巻7号(2015)に掲載されている。これは、米国歯科医師会学術評議会が招集した専門家委員会委員16名の報告である。
厳選した72論文につき、SRP単独とSRPに次のような補助療法を併用したときの効果を比較・検証した:抗菌薬の全身投与、低用量ドキシサイクリンの全身投与、抗菌薬の局所投与、レーザー(ダイオードレーザーを用いた光線力学的治療、ダイオードレーザー、Nd:YAGレーザー、エルビウムレーザー)。抗菌薬には、アモキシリン、メトロニダゾール、アジスロマイシン、クラリスロマイシン、モキシフロキサシン、テトラサイクリン(ドキシサイクリンを含む)が使用されていたが、それら全体として分析した。
これら補助療法の詳細はまったく記されていないので、筆者が少し調べて付け足すことにした。表1は論文で取り上げられた抗菌薬の全身投与療法についてである。テトラサイクリンで48週間、ドキシサイクリンで6週間という長期投与例もあったが、これらは表から除外してある。
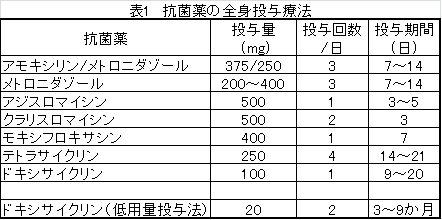
表2は局所投与に用いる抗菌薬製剤である。これら3製品とも薬剤のキャリアーには体内で分解される高分子を利用しているのが特徴である。

レーザーとして3種類が挙げられている。その中でダイオードレーザーは光線力学的治療(Photo Dynamic Therapy、PDT)(別名Light Activated Disinfection、LADあるいは光殺菌法などと呼ばれている)に利用されている。PDTは、光感受性物資であるメチレンブルーやトルイジンブルーのジェルを歯周ポケットに適用してレーザー光を照射すると、活性酸素が⼤量に発⽣、その活性酸素により殺菌を行う方法である。
表3は論文全体のまとめである(論文から筆者が作成)。効果はアタッチメントレベルの増加量により比較している。SRPでのその値は0.49 mmと大きく、また確実性のレベルも相対的に高く、SRPは最も確実な治療法であることを示している。

システマティックレビューの結果をもとに、診療ガイドラインを作成し、各方法について推奨の度合いを示した。治療効果のエビデンスの確実性のレベルおよび効果の大きさと副作用の可能性のバランスを考慮し、“強く推奨する”から“まったく推奨できない”まで6ランクに分類した。SRPはもっとも上位にランクされた。低用量ドキシサイクリン投与と抗菌薬の全身投与は同じ0.35 mmの数値となったが、高用量の抗菌薬投与は副作用の可能性がより高いことから1ランク下位の推奨度となった。このランクには、クロルヘキシジンチップとダイオードレーザーによるPDT治療も該当した。さらに1ランク下位には別の局所投与の2法が続き、さらに下位は3種類のレーザーであった。これは、臨床的な効果および効果と副作用のバランスが不確実なためである。
今回の結果をみると、補助療法以前に、SRPをしっかり行うことが重要であることを示している。SRPと同じくもっとも上位にランクされたのは低用量ドキシサイクリン投与法であったが、副作用のことを考えると、それより1ランク下位のPDTのほうが好ましいと思っている。副作用や抗菌スペクトルのある抗菌薬よりも、副作用がなく非特異的殺菌作用を有するPDTのほうが安心して治療を受けられる。インターネット上には、PDTを取り入れている歯科医院がなり散見されるが、今後さらに普及していくものと思われる。
(2015年8月2日)
追記: 日本歯周病学会も2011年に「歯周病患者における抗菌療法の診療ガイドライン2010」を公表している。経口投与併用、局所投与併用は、いずれも、グレードAの“行うよう強く勧められる”より1ランク下位の推奨度グレードB“行うよう勧められる”となっている。これは、表3でいえば5に相当している。なお、エビデンスレベルは、前者が1、後者は1ランク下位の2となっている。
記事提供
© Dentwave.com



 LINE公式アカウントはじめました!
LINE公式アカウントはじめました!
 歯科衛生士の方向け Dentwave無料転職お悩み相談室
歯科衛生士の方向け Dentwave無料転職お悩み相談室
 歯内療法の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
歯内療法の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
 歯周治療の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。
歯周治療の悩み、30分で解決!Dentwave.comがおすすめするwebセミナーをご紹介いたします。


